Gezondheidswinst en duurzame zorg
De discussie in de zorg focust op geleverde kwaliteit en betaalbaarheid van het gebodene. De curatieve gezondheidszorg richt zich daarbij in op hoofdzaak de diagnostiek en de behandeling van het lijden waarmee een patient zich presenteert. Echter de patient vraagt om meer dan alleen de behandeling van de klacht waarvoor hij komt. De patient vraagt ook aandacht voor de te verwachten effecten van een behandeling op zijn algemene gezondheid en in het geval van chronisch lijden ook attentie voor zijn subjectief beleefde gezondheid. De combinatie van objectief gemeten gezondheid en subjectief beleefd gezondheid bepaald de belasting van het lijden van een patient. Om deze belasting te meten en daarmee gepersonaliseerde zorg aan patiënten te kunnen bieden, werd een instrument ontwikkeld waarmee de impact van het lijden kan worden gemonitord en gemanaged. Het instrument is gebaseerd op drie parameters: de gerealiseerde gezondheidswinst, de duurzaamheid van de behandeling en de subjectief beleefde gezondheid. Deze parameters zijn als volgt gedefinieerd:
|
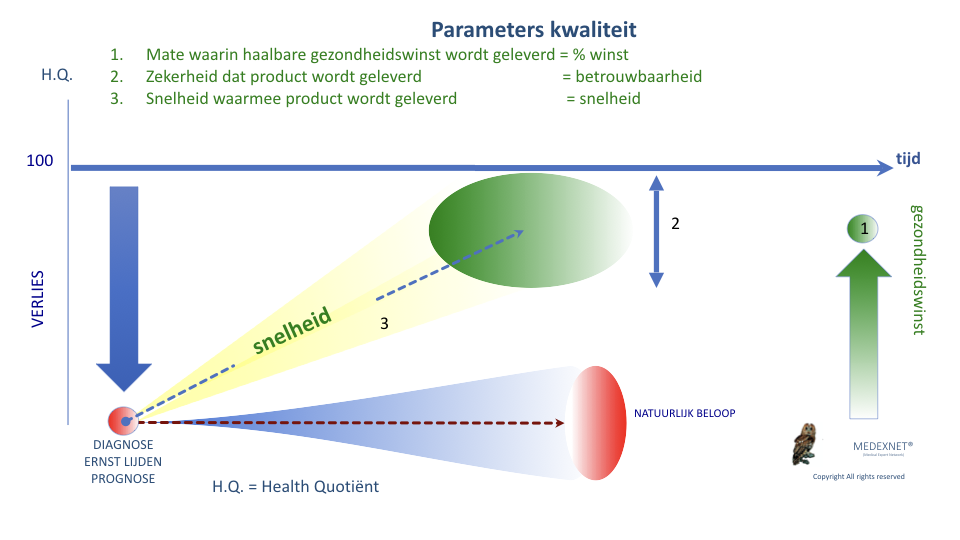
De geleverde gezondheidswinst De gezondheidswinst wordt berekend op basis van prognostische indexen, waarmee de ernst van lijden voor en na behandeling kan worden gekwantificeerd. Dit leidt tot een maat die diagnose gerelateerde gezondheidswinst wordt genoemd. De diagnose gerelateerde winst is bepaald door de mate waarin het haalbare resultaat wordt bereikt, de betrouwbaarheid waarmee dit resultaat wordt behaald en de snelheid waarin dit resultaat wordt gerealiseerd. |
De duurzaamheid van de behandeling
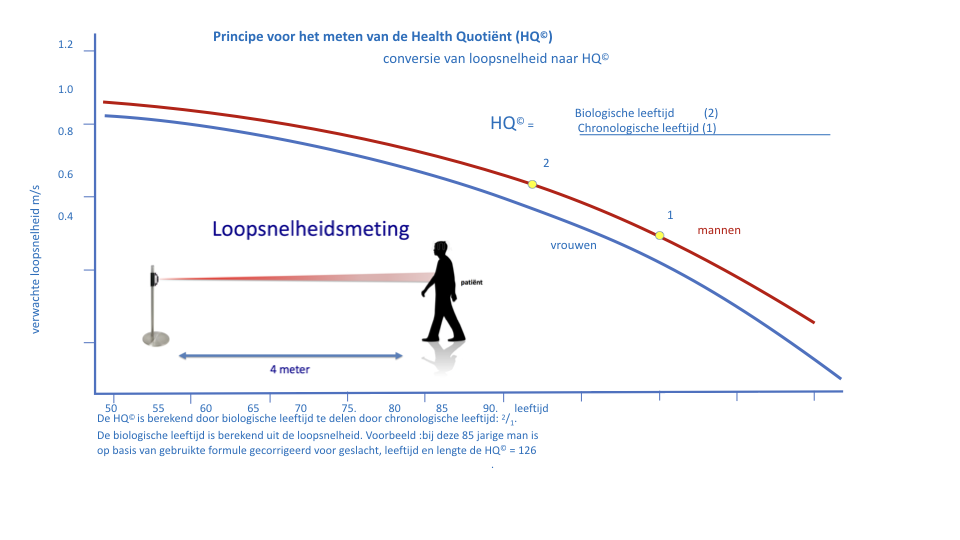
Voor iedere behandeling wordt een deel van de gezondheidsreserve van een patient gebruikt. Een duurzame behandeling beoogt het gebruik van deze reserves te minimaliseren met het doel om gezondheidsreserve te maximaliseren waarmee weerstand en veerkracht tegen toekomstige belasting worden vergroot. In feite gaat het hier om het in stand houden, zo mogelijk verbeteren van de algemene gezondheid van de patient. De algemene gezondheid van de patient kan worden afgeleid van de loopsnelheid van de patient. Met inmiddels meer dan 16.000 publicaties over loopsnelheid (Pubmed 24-2-2020), mag de conclusie worden getrokken dat loopsnelheid belangrijke informatie levert die van nut is bij het bepalen van het te verwachten z iektebeloop en de daarvan af te leiden behandelingsstrategie. Omdat de loopsnelheid van vele parameters afhangt is een niet eenvoudig te interpreteren maat. Daarom werd het begrip Health Quotiënt (HQ©) ontwikkeld. Voor de conversie van loopsnelheid naar algemene gezondheid: HQ© moet rekening worden gehouden met de factoren die onafhankelijk van de gezondheid deze parameter bepalen: geslacht, leeftijd en lengte. HQ© kan identiek worden beoordeeld als het bij iedereen bekende Intelligentiequotiënt (IQ). Een HQ© van 100 is gedefinieerd als de gemiddelde gezondheid van de bevolking.
Voor iedere behandeling wordt een deel van de gezondheidsreserve van een patient gebruikt. Een duurzame behandeling beoogt het gebruik van deze reserves te minimaliseren met het doel om gezondheidsreserve te maximaliseren waarmee weerstand en veerkracht tegen toekomstige belasting worden vergroot. In feite gaat het hier om het in stand houden, zo mogelijk verbeteren van de algemene gezondheid van de patient. De algemene gezondheid van de patient kan worden afgeleid van de loopsnelheid van de patient. Met inmiddels meer dan 16.000 publicaties over loopsnelheid (Pubmed 24-2-2020), mag de conclusie worden getrokken dat loopsnelheid belangrijke informatie levert die van nut is bij het bepalen van het te verwachten z iektebeloop en de daarvan af te leiden behandelingsstrategie. Omdat de loopsnelheid van vele parameters afhangt is een niet eenvoudig te interpreteren maat. Daarom werd het begrip Health Quotiënt (HQ©) ontwikkeld. Voor de conversie van loopsnelheid naar algemene gezondheid: HQ© moet rekening worden gehouden met de factoren die onafhankelijk van de gezondheid deze parameter bepalen: geslacht, leeftijd en lengte. HQ© kan identiek worden beoordeeld als het bij iedereen bekende Intelligentiequotiënt (IQ). Een HQ© van 100 is gedefinieerd als de gemiddelde gezondheid van de bevolking.
Daarna is het HQ© in klassen ingedeeld die informatie geven over te verwachten ziektebeloop en kans op complicaties (zie indeling in klassen). HQ© is een onafhankelijke voorspeller waarmee progressie van ziekten en in het bijzonder chronische aandoeningen kan worden gemonitord. HQ© geeft bij patiënten additionele informatie over kans op mortaliteit, kans op heropname, kans op complicaties tijdens behandeling en verwachte duur van een ziekenhuisopname. Tijdens en na een ziekenhuisopname kunnen complicaties door dagelijkse meting van de HQ© worden vastgesteld. Het HQ© verbetert in combinatie met gebruikelijk bij een behandeling bepaalde parameters (afgeleid van fysische diagnostiek, laboratoriumonderzoek en beelddiagnostiek) de betrouwbaarheid van de prognose van ziekten. Kortom, het HQ© geeft de behandelaar belangrijke informatie die van invloed kan zijn op het te bepalen beleid bij patiënten. Groot voordeel van het HQ© is dat deze parameter i.t.t. de loopsnelheid makkelijk is te interpreteren voor zowel arts als patient. Daarmee kan het HQ© als maat voor de algemene gezondheid een onderwerp van discussie zijn in het overleg met de patient en zo een bijdrage leveren aan gepersonaliseerde zorg. Daarbij is Informatie over preexistente gezondheid, HQ© gemeten bij ziekenhuisopname, onontbeerlijk om de kans op herstel als gevolg van acuut en/of chronisch lijden te kunnen bepalen. Het HQ© kan van macro tot microniveau worden gebruikt om de gezondheid te monitoren. De HQ© is relevant op alle niveaus omdat het voor zowel beleidsmakers, als bestuurders, als artsen als de individuele patient informatie levert die beleid mede kan bepalen:
Toepassingen HQ©
Macroniveau
Micro level
Toepassingen HQ©
Macroniveau
- Epidemiologie: hoe gezond is de bevolking?
- Hoe groot zijn verschillen gezondheid tussen bevolkingsgroepen?
- Wat is effect socio-economische status?
- Hoe zal de zorgvraag zich ontwikkelen en wat zijn te verwachten financiële consequenties?
Micro level
- Bewaking gezondheid individuele patient en geïndividualiseerde voorspelling van beloop in toekomst
- Hoe lang kan ik nog onafhankelijk in gezondheid leven?
- Hoe lang kan ik nog zelfstandig wonen? Wat is mijn kans om te vallen?
- Hoe zal mijn gezondheid zich ontwikkelen?
- Wat is gevolg ziekenhuisopname op mijn gezondheid?
- Wat is de kans dat mijn behandeling succesvol is?
- Hoe lang gaat opname duren? Hoe groot is kans op complicaties?
- Onafhankelijke kwaliteitsbewaking
De Subjectief Beleefde Gezondheid (SBG)
Het omgaan met ziekte en in het bijzonder met chronisch lijden vergt van de patient acceptatie van en controle over zijn lijden. Hoe de patient zijn gezondheid beoordeelt, wordt door deze factoren bepaald. Hoe de patient op zijn ziekzijn reageert, kan met een gevalideerde vragenlijst ontwikkeld door prof. dr. Bloem en dr. Stalpers, worden vastgesteld.1 Bij de begeleiding van chronische patiënten, die een langdurige relatie met hun behandelend specialist opbouwen, kan dit instrument worden gebruikt om gepersonaliseerde zorg te bieden. De toegevoegde waarde van de SBG is dat met slechts 10 vragen niet alleen de subjectief beleefde gezondheid wordt gescoord maar dat daarnaast de acceptatiegraad en de mate van controle over het eigen leven wordt vastgesteld. Informatie die onontbeerlijk is om patiënten te begeleiden. Op het moment zijn grof geschat circa 30% van alle patiënten met chronisch lijden niet in staat hun lijden te accepteren of zo te organiseren dat de ziektelast dragelijk wordt. Patiënten die problemen hebben met deze aspecten van hun lijden kunnen worden ingedeeld in vier groepen. De eerste groep accepteert en controleert over hun ziekte. Zij hebben behoefte aan informatie om hun gevoel van eigenwaarde te versterken. De tweede groep combineren hoge acceptatie met weinig controle over hun ziekte. Dit zijn zoekers die gemotiveerd zijn om te veranderen maar weten niet hoe dat aan te pakken. Zij zijn geholpen met planning en structuur in hun leven en zijn geholpen met praktische hulp. De derde groep combineren een hoog niveau van controle met een laag acceptatieniveau. Deze patiënten verspillen energie aan het verzet tegen de toestand waarin zij verkeren. Zij hebben behoefte aan ondersteuning bij de verwerking van hun lijden. Lotgenoten en naasten spelen hierin een rol. De vierde groep patiënten accepteren hun lijden niet en zijn controle over hun leven verloren. Ze zijn passief, en hebben een laag gevoel van eigenwaarde. Deze patiënten moet door persoonlijke begeleiding hoop op verbetering worden geboden. Het perspectief in een betere toekomst kan met kleine stappen worden bereikt. Deze laatste groep doet een groot beroep op zorgverleners.
Uit onderzoek blijkt dat het begeleiden van patiënten met behulp van het SBG-bepaling de kwaliteit van leven van patiënten verbetert. Vaak kan met behulp van eenvoudige adviezen acceptatie van en controle over ziekte worden geoptimaliseerd.
1 S. Bloem en J. Stalpers. Gezondheidsbeleving en zorg op maat Gezondheid en Zorg· 21-24; September 2016.
Het omgaan met ziekte en in het bijzonder met chronisch lijden vergt van de patient acceptatie van en controle over zijn lijden. Hoe de patient zijn gezondheid beoordeelt, wordt door deze factoren bepaald. Hoe de patient op zijn ziekzijn reageert, kan met een gevalideerde vragenlijst ontwikkeld door prof. dr. Bloem en dr. Stalpers, worden vastgesteld.1 Bij de begeleiding van chronische patiënten, die een langdurige relatie met hun behandelend specialist opbouwen, kan dit instrument worden gebruikt om gepersonaliseerde zorg te bieden. De toegevoegde waarde van de SBG is dat met slechts 10 vragen niet alleen de subjectief beleefde gezondheid wordt gescoord maar dat daarnaast de acceptatiegraad en de mate van controle over het eigen leven wordt vastgesteld. Informatie die onontbeerlijk is om patiënten te begeleiden. Op het moment zijn grof geschat circa 30% van alle patiënten met chronisch lijden niet in staat hun lijden te accepteren of zo te organiseren dat de ziektelast dragelijk wordt. Patiënten die problemen hebben met deze aspecten van hun lijden kunnen worden ingedeeld in vier groepen. De eerste groep accepteert en controleert over hun ziekte. Zij hebben behoefte aan informatie om hun gevoel van eigenwaarde te versterken. De tweede groep combineren hoge acceptatie met weinig controle over hun ziekte. Dit zijn zoekers die gemotiveerd zijn om te veranderen maar weten niet hoe dat aan te pakken. Zij zijn geholpen met planning en structuur in hun leven en zijn geholpen met praktische hulp. De derde groep combineren een hoog niveau van controle met een laag acceptatieniveau. Deze patiënten verspillen energie aan het verzet tegen de toestand waarin zij verkeren. Zij hebben behoefte aan ondersteuning bij de verwerking van hun lijden. Lotgenoten en naasten spelen hierin een rol. De vierde groep patiënten accepteren hun lijden niet en zijn controle over hun leven verloren. Ze zijn passief, en hebben een laag gevoel van eigenwaarde. Deze patiënten moet door persoonlijke begeleiding hoop op verbetering worden geboden. Het perspectief in een betere toekomst kan met kleine stappen worden bereikt. Deze laatste groep doet een groot beroep op zorgverleners.
Uit onderzoek blijkt dat het begeleiden van patiënten met behulp van het SBG-bepaling de kwaliteit van leven van patiënten verbetert. Vaak kan met behulp van eenvoudige adviezen acceptatie van en controle over ziekte worden geoptimaliseerd.
1 S. Bloem en J. Stalpers. Gezondheidsbeleving en zorg op maat Gezondheid en Zorg· 21-24; September 2016.
Health Quotient (HQ©) meting

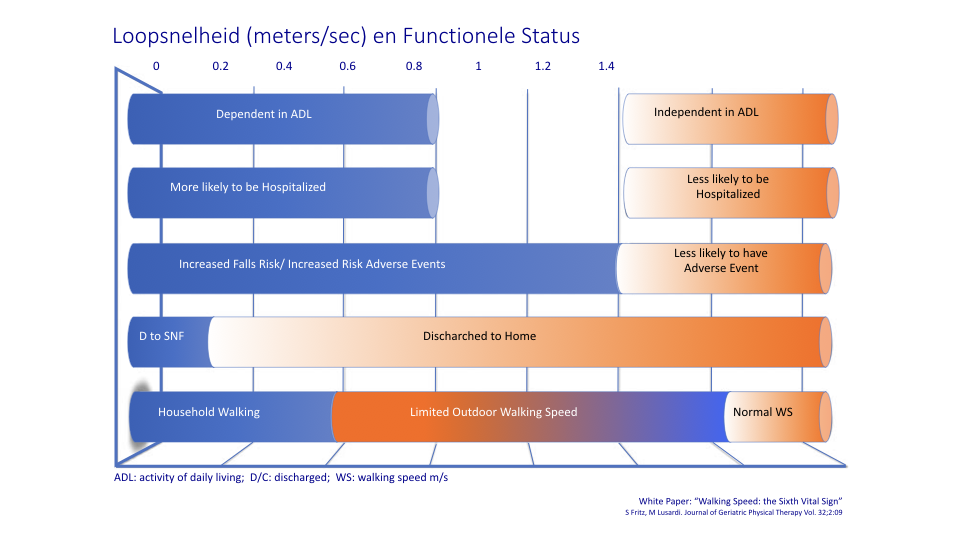
Bij de meting van de loopsnelheid wordt volgens een protocol over een afstand van 4 meter de voorkeurs-loopsnelheid van iemand met zogenaamde LIDAR (lasertechnologie) gemeten. De snelheid wordt op centimeter per meter nauwkeurig bepaald. Het meetresultaat wordt via bluetooth naar de telefoon van de patient gestuurd en naar een centrale database voor verdere analyse. De patient en de zorgverlener kunnen de resultaten van opeenvolgende metingen, in HQ© uitgedrukt, in een grafiek zien. Zij worden gewaarschuwd als volgens een statistische analyse blijkt dat het meetresultaat significant afwijkt van wat normaal mag worden verwacht. De prognose van het HQ© kan, met daarvoor ontwikkelde software, voor iedere patient individueel worden bepaald. In de figuur is aangegeven wat de relevante afkappunten zijn.1 Uit de figuur kan worden afgeleid onder welke loopsnelheid de kans op een ziekenhuisopname toeneemt, wanneer kans op complicaties toeneemt of wanneer patient functioneert op verpleeghuisniveau, etc. Om meer nauwkeurig de gezondheid te beoordelen en voorspellingen hoe de gezondheid zich zal ontwikkelen, wordt de loopsnelheid omgerekend naar het HQ©. Een verandering van het HQ© van meer dan 10% is klinisch significant en vraagt actie van patient en zorgverlener.
1) S. Bloem en J. Stalpers. Gezondheidsbeleving en zorg op maat Gezondheid en Zorg· 21-24; September 2016.
2) White Paper: “Walking Speed: the Sixth Vital Sign” S Fritz, M Lusardi. Journal of Geriatric Physical Therapy Vol. 32; 2:09
1) S. Bloem en J. Stalpers. Gezondheidsbeleving en zorg op maat Gezondheid en Zorg· 21-24; September 2016.
2) White Paper: “Walking Speed: the Sixth Vital Sign” S Fritz, M Lusardi. Journal of Geriatric Physical Therapy Vol. 32; 2:09